Fibrilace síní
Fibrilace síní je nejčastější porucha srdečního rytmu. Dochází při ní k rychlému a nepravidelnému stahování síní. Síně tak ztrácejí funkci tvorby srdečního rytmu i funkci plnění srdečních komor. Rytmus je pak nepravidelný, zpravidla rychlejší a jinak reagující na zátěž a výkonnost srdce je snížená při horším plnění komor. Nejedná se však o stav bezprostředně ohrožující život, protože fibrilace se nemůže přesunout na komory. Komory jsou od síní odděleny specializovanou tkání síňokomorového uzlíku, který vzruch zpožďuje a životně důležitá funkce komor tak zůstává zachována.
-
Nepravidelné chaotické chvění srdečních síní
-
Věk
Mužské pohlaví
Obezita
Vysoký tlak krve
Diabetes mellitus
Syndrom spánkové apnoe
Alkohol
-
K diagnoze je potřeba zaznamenat alespoň jednosvodové EKG s dokumentovanou fibrilací síní
Klasické EKG
EKG chytrými hodinkami
Holter EKG
-
Mohou být různorodé, někteří vnímají arytmii velmi nepříjemně, jiní ji nemusí pozorovat
Palpitace - nepravidelné, rychlé bušení či chvění srdce
Únava
Nevýkonnost
Námahová dušnost
Bolesti na hrudi
-
Ovlivnění rizikových faktorů - obezita, vysoký tlak krve, diabetes, sedavý spůsob života
Antikoagulace - prevence tromboembolických komplikací
Kontrola rytmu či kontrola frekvence ke zlepšení kvality života
U fibrilace síní je chaotická elektrická aktivita síní s nepravidelným převodem na komory síňokomorovým uzlíkem
Riziko vzniku fibrilace síní stoupá s věkem. Dále se tato porucha rytmu, neboli arytmie, častěji vyskytuje u jedinců s obezitou, v případě neléčeného vysokého tlaku krve nebo cukrovky, a též u nemocných se srdečním selháním. Vyšší riziko je též u nemocných se zvýšenou funkcí štítné žlázy, při probíhající infekci či krátce po chirurgickém výkonu. Spouštěčem může být i alkoholový exces. Pokud je některá z těchto příčin odstraněna či léčena, snižuje se následně též riziko arytmie. Udává se, že pokud obézní pacient s vysokým tlakem krve zhubne a léčí si vysoký tlak, je efekt na snížení rizika opakování fibrilace síní podobný jako po léčbě katetrizační ablací. Fibrilace síní však může vzniknout i u mladého, aktivního a jinak zdravého jedince. To ukazuje, že riziko je z velké míry dané též dědičně.
Obezita a hypertenze jsou rizikové faktory fibrilace síní
Při fibrilaci síní často nemocní pociťují nepravidelný a rychlý tep srdce. Může mít charakter chvění nebo pocitu třepetání motýlích křídel. Každý jedinec je však jinak vnímavý, a zatímco někdo tento stav popisuje jako výrazně nepříjemný, jiný nemusí změnu bušení vůbec pozorovat. Velmi často je však přítomna horší výkonnost, únava nebo zadýchávání při námaze. To může velmi omezovat mladé aktivní jedince. Naopak u jedinců starších a s řadou jiných omezujících onemocnění nemusí být příspěvek fibrilace síní k celkovému stavu tak výrazný a i po obnovení přirozeného rytmu k podstatnému zlepšení kvality života nedochází. Úleva od obtíží může nastat též pokud léky zpomalíme převod na komory, přesto že fibrilace síní přetrvává. Při fibrilaci síní může část nemocných pociťovat bolesti na hrudi, a to i v případě, že je jinak srdce zdravé.
Palpitace, neboli pocity bušení srdce, mohou být u fibrilace síní různě intenzivně vnímány
K potvrzení diagnózy fibrilace síní je nutno zachytit tuto arytmii na elektrokardiogramu (EKG). To je jednoduché v případě přetrvávající (perzistentní) arytmie a naopak může být obtížné, pokud je fibrilace síní jen občasná (paroxysmální) a sama končí dříve než se podaří EKG natočit. V současnosti je výhodou možnost využití chytré elektroniky k natočení záznamu EKG. Například některé modely chytrých hodinek dokáží natočit kvalitní jednosvodové EKG, ze kterého lze udělat přesnou diagnózu fibrilace síní. Naopak zatím nelze postavit diagnózu jen na nepravidelnosti tepu, kterou dokáží trvale sledovat a vyhodnocovat i za pomoci umělé inteligence chytré hodinky či fitness náramky. Ty mohou v těchto případech pouze upozornit na možnou fibrilaci síní, ale vždy je nutno následně diagnózu potvrdit zachycením arytmie na EKG. Při podezření na občasnou fibrilaci síní může ambulantní kardiolog provést takzvaný Holter EKG, při kterém je EKG monitorováno trvale po dobu 1 až 7 dnů. Pokud jsou obtíže například jen jednou za měsíc, může ambulantní kardiolog vydat takzvaný epizodní EKG záznamník, který si nemocný přiloží na hrudník v době obtíží.
Jednosvodový záznam EKG chytrými hodinkami.
Holter EKG
EKG křivka se záchytem fibrilace síní - nejsou patrny stahy síní a rytmus je nepravidelný.
Fibrilace síní jako taková pravděpodobně mírně zkracuje život. Data, která toto prokazují, jsou však od nemocných u kterých nebylo známo jak kvalitně byli léčeni. Zároveň víme že v zemích s vyspělou zdravotní péčí je riziko úmrtí u pacientů s fibrilací síní podstatně nižší v porovnání se zeměmi se zdravotní péčí méně rozvinutou. Lze tedy předpokládat, že u správně léčených nemocných bude délka života samotnou arytmií ovlivněna jen minimálně.
Jaká je tedy léčba fibrilace síní? Nejdůležitější je ochrana proti cévní mozkové příhodě. Toho lze dosáhnout léky snižujícími srážlivost krve - antikogulancii. Fibrilující levá síň se účinně nestahuje a krev v ní tak hůře proudí. Pokud krev v síni déle zůstává, může se začít srážet a vytvářet sraženiny, neboli tromby. To se děje zejména v oušku levé síně, které má řadu záhybů a pravděpodobnost snížení toku je zde nejvyšší. Krevní sraženina poté může uplavat, neboli embolizovat, do tepen vyživujících některý z orgánů. Nejčastěji dochází k embolizaci do mozku, protože ten má největší průtok krve. To se projeví právě vznikem cévní mozkové příhody, neboli mrtvice. Embolizace ale může být i kamkoli jinam a způsobit tak například akutní infarkt myokardu, akutní odumírání střeva či dolní končetiny. Obecně se tomuto druhu komplikací říká tromboembolické komplikace.
Nejčastější tromboembolickou komplikací u fibrilace síní je cévní mozková příhoda
Riziko tromboembolických komplikací není u každého nemocného stejné. Mladí a jinak zdraví nemocní mají toto riziko velmi nízké. Ve věku nad 65 let pak už riziko stoupá a nad 75 let věku je již vysoké. Riziko stoupá i v případě současného výskytu některého z následujících onemocněních: vysoký tlak krve (i pokud se při následné léčbě tlak normalizuje), cukrovka, srdeční selhání nebo zúžení tepen srdce či dolních končetin. A samozřejmě, pokud už nemocný v minulosti tromboembolickou příhodu prodělal, přetrvává její vysoké riziko i nadále. Lékaři vypočítávají skóre CHADS-VA. Čím vyšší skóre, tím vyšší riziko cévní mozkové příhody u fibrilace síní. Je li skóre 2 a více, jsou antikoagulancia doproučena trvale, v případě skóre 1 je jejich užívání na zvážení rizika krvácení. V případě skóre 0, tedy u nemocných mladších 65 let a bez některého z rizikových faktorů, je riziko tromboembolie nízké a riziko krvácení při antikoagulační léčbě převažuje nad jejím přínosem, proto trvalé užívání antikoagulancií v tomto případě není doporučeno. Bez ohledu na riziko tromboembolie se však antikoagulancia musí podávat alespoň tři týdny před a měsíc po výkonech jako jsou elektrická kardioverze nebo katetrizační ablace fibrilace síní.
Skóre CHA2DS2-VA. Pokud je výsledek 0, není nutno trvale užívat antikoagulancia, pokud je 1, je doporučení hraniční, pokud je 2 a více, je doporučeno antikoagulancia užívat trvale
K dlouhodobé antikoagulační léčbě jsou používány perorální léky Warfarin nebo takzvaná nová orální antikoagulancia (NOAC). Warfarin je klasický, lety ověřený lék, který má však řadu nevýhod. Jeho léčba se musí pravidelně kontrolovat krevními testy a nemocný se musí vyvarovat kolísání příjmu vitamínu K v potravě. NOAC mají menší riziko krvácení při zachování stejné ochrany proti cévní mozkové příhodě. Jejich léčba se nemusí kontrolovat odběry krve a nevyžaduje dietní omezení. Jejich nevýhodou oproti Wafrarinu je, že dochází k jejich kumulaci u snížené funkce ledvin. V těchto případech je nutno jejich dávku redukovat. Mezi NOAC řadíme čtyři preparáty: apixaban, dabigatran, edoxaban a rivaroxaban. Všechny uvedené preparáty jsou co do účinnosti a bezpečnosti srovnatelné.
Nejčastěji užívaná antikoagulancia. Nově je na trhu řada generických preparátů rivaroxabanu a dabigatranu.
Další důležitá část péče o nemocné s fibrilací síní je rozhodnutí, za obnovit přirozený rytmus srdce. Metody které v současnosti existují k obnově a udržení přirozeného sinusového srdečního rytmu mají různou účinnost a bezpečnost. Dosud nebylo prokázáno, že by udržování přirozeného rytmu představovalo pro nemocné prodloužení života oproti těm nemocným, kteří mají fibrilaci síní trvale. Pokud se tedy lékař rozhoduje, zda zvolit strategii ponechání arytmie a kontrolování převodu síňokomorovým uzlíkem nebo plné obnovení přirozeného rytmu, rozhoduje se tak na podkladě obtíží nemocného. Starší nemocní s přidruženými onemocněními mohou dobře snášet ponechání arytmie, mladší a aktivnější nemocní k dobré kvalitě života často potřebují obnovit přirozený rytmus. Pokud se původně zvolená strategie ukáže časem jako nevhodná, přechází se na strategii druhou.
Dva základní přístupy v léčbě fibrilace síní - kontrola rytmu, neboli snaha o obnovení přirozeného rytmu a kontrola frekvence, neboli ponechání fibrilace síní a snaha o zpomalení komorové frekvence
Kontrola komorové frekvence při přetrvávající fibrilaci síní je prováděna pomocí léků zpomalujících převod síňokomorovým uzlíkem. Nejčastěji se používají léky ze skupiny beta-blokátorů metoprolol a bisoprolol, méně častěji poté ze stejné skupiny například betaxolol, carvedilol nebo nebivolol. Lze užít též lék ze skupiny blokátorů kalciového kanálu verapamil nebo lék digoxin. U malé části nemocných je nutno při této strategii implantovat trvalý kardiostimulátor, aby nedocházelo chvílemi k příliš pomalému tepu. Další důvod implantace kardiostimulátoru je naopak příliš rychlý tep, který nelze léky dostatečné zpomalit. V tomto případě se pak v druhé době provádí katetrizační ablace síňokomorového uzlíku a u nemocného se pak již vzruchy ze síně nepřevádějí a komory jsou trvale stimulovány. Nemocný je tedy v tomto případě na kardiostimulátoru závislý, proto se ablace síňokomorového uzlíku provádí až při selhání ostatních přístupů.
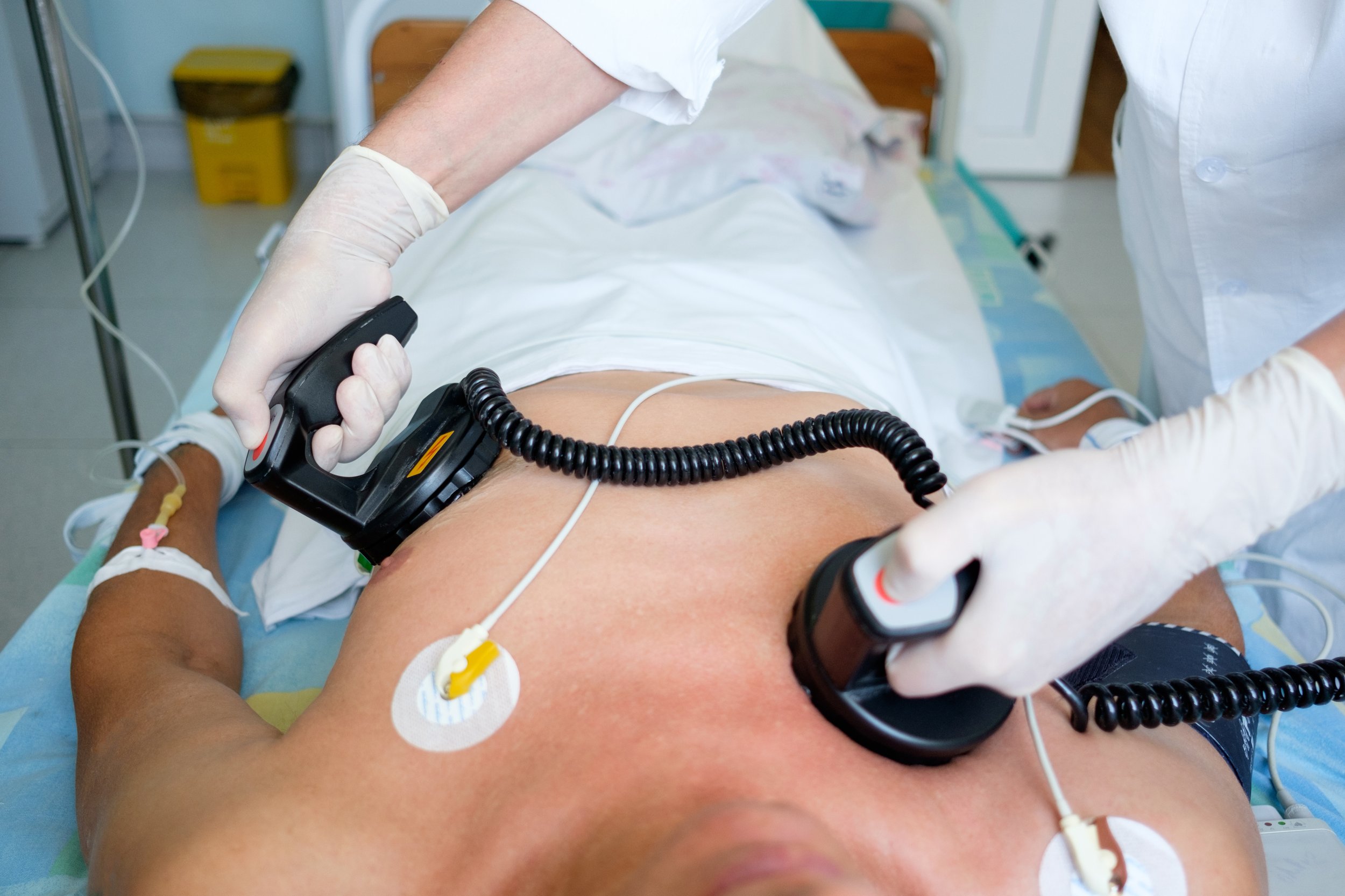
Kontrola srdečního rytmu může být provedena výkonem zvaným elektrická kardioverze nebo podáváním léků nebo provedením katetrizační ablace. Elektrická kardioverze se provádí v krátkodobé celkové anestezii elektrickým výbojem elektrodami přiloženými na hrudník. Elektrický výboj restartuje a obnoví srdeční rytmus. Výkon je velmi bezpečný, bohužel ale nijak nesnižuje dlouhodobé riziko opakování arytmie. Může se použít v případě, kdy je odhadované riziko opakování arytmie nízké, nebo pokud se následně plánuje užívání léků kontrolujících rytmus nebo katetrizační ablace. Někdy lékař doporučí kardioverzi v případě nejasného podílu arytmie na obtížích, aby zjistil, zda při normálním rytmu obtíže ustoupí.
Elektrická kardioverze
Mezi léky kontrolující rytmus řadíme propafenon, dronedaron a amiodaron. Propafenon má rychlý nástup účinku, který přetrvává několik hodin. Může se užívat pravidelně, a nebo v případě jen ojedinělých epizod fibrilace síní pouze jednorázově při obtížích. Tato strategie jednorázového užití je nazývána “pill in the pocket”. Užití propafenonu je omezeno pouze na nemocné s normální funkcí srdce. U nemocných se sníženou funkci levé komory srdeční nebo s bolestmi na hrudi u zúžených věnčitých tepen se používat nesmí, protože zvyšuje riziko úmrtí. Je vhodný tedy spíše pro mladší a jinak zdravé pacienty s jen občasnými obtížemi nebo v případě, kdy nemocný nechce podstupovat katetrizační ablaci. Dronedaron se používá méně často a taktéž se nemůže užívat u nemocných se sníženou funkcí levé komory. Posledně zmíněný amiodaron je ze všech léků nejúčinnější. Po nasazení jeho účinek nastupuje asi měsíc a stejně dlouhou dobu i vyprchává po vysazení. Jeho podávání je bezpečné i u nemocných se srdečním selháním nebo bolestmi na hrudi při postižení věnčitých tepen. Nevýhodou jsou však možné nežádoucí účinky při dlouhodobé terapii, jako je porucha funkce štítné žlázy, postižení plic, bolestivé zarudnutí kůže vystavené slunci nebo rozmazané vidění. Při dlouhodobé léčbě se musí aktivně po těchto nežádoucích účincích pátrat. Po vysazení amiodaronu nežádoucí účinky ustupují, některé z nich ale mohou vyžadovat dlouhodobou léčbu.
Takzvaná strategie “pill in the pocket” - jednorázové užití propafenonu 150-300mg tbl při vzniku fibrilace síní
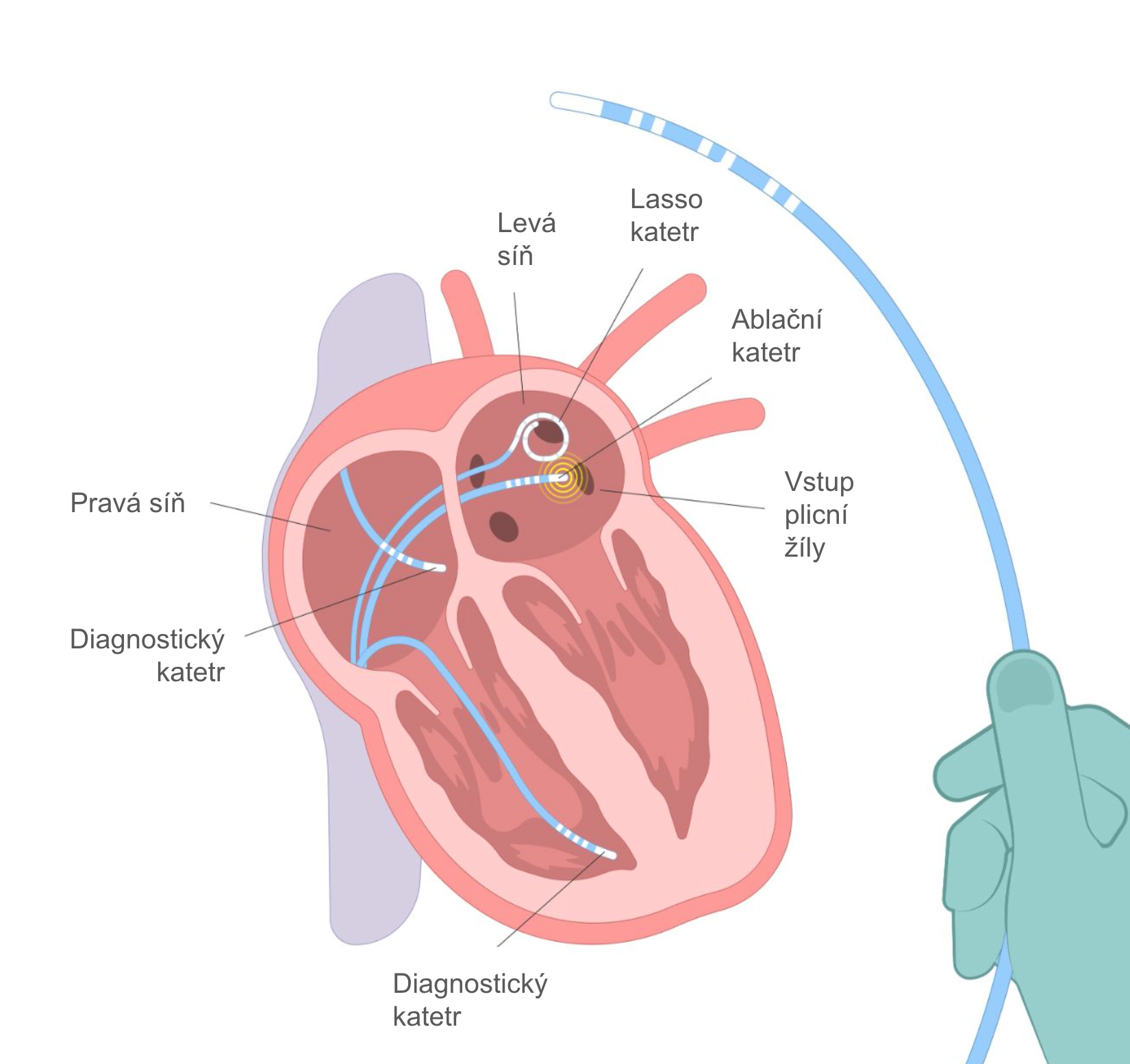
Nejúčinnější metodou pro dlouhodobou kontrolu rytmu je katetrizační ablace. Jedná se o invazivní katetrizační výkon prováděný přístupem z třísel. Po napíchnutí stehenních žil se jejich cestou zavedou tenké trubičky postupně do pravé síně a následně přes tenké mezisíňové septum do síně levé. V levé síni se provede ablace, neboli poškození tkáně, a to v místech, kde do síně vstupují plicní žíly. Poškozená tkáň v okolí žil je pak elektricky nevodivá a plicní žíly jsou tak od síně izolovány, proto se tento výkon nazývá “izolace plicních žil” nebo zkráceně z angličtiny “PVI”. Místa vstupu plicních žil se podílejí na spouštění arytmie a po jejich izolaci již arytmie nemůže tak jednoduše vzniknout. Po tomto výkonu dochází ke snížení četnosti fibrilace síní, zcela odstranit se však podaří dlouhodobě jen u přibližně 50% nemocných. Vlastní ablace v levé síni se může provést třemi metodami - bod po bodu pomocí tenkého katetru, který se zahřívá radiofrekvenční energií nebo pomocí mrazícího balonu, který se nafoukne ve vstupech plicních žil a nebo v současnosti nejužívanější metodou, kterou je použití pulzního pole, kdy je tkáň poškozena pulzy vysokého napětí ve vstupech plicních žil. Poslední uvedená metoda pro svou bolestivost vyžaduje celkovou anestezii, je však rychlejší a bezpečnější než metody ostatní.
Schematické znázornění radiofrekvenční katetrizační ablace fibrilace síní - izolace plicních žil